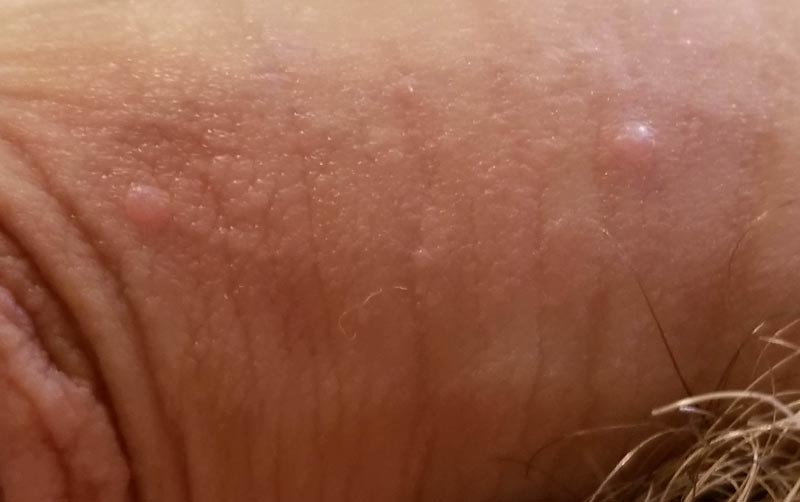
Infecția cu HPV (virusul papiloma uman) duce la apariția unor leziuni ale pielii ori mucoaselor. Până în momentul de față au fost identificate peste 100 de forme ale virusului. Se crede că toți cei care sunt activi sexual, indiferent că sunt femei sau bărbați, se vor infecta, la un moment dat, cu un tip de virus HPV, însă foarte mulți dintre ei nu vor ști asta.
Infecția cu HPV se transmite de la un partener la altul fie prin contact sexual, fie prin contact intim piele pe piele.
Unele tipuri de HPV duc la apariția condiloamelor sau negi genitali, în timp ce altele determină apariția leziunilor precanceroase ce poartă denumirea de aplazii. Acestea din urmă pot evolua, ducând la apariția cancerului.
Cele mai multe infecții cu HPV nu duc la apariția leziunilor canceroase, însă infecția cu diferite tulpini ale virusului poate declanșa cancerul de col uterin la femei. Sunt 15 tulpini de ale virusului HPV cu risc oncogen ridicat, însă 2 dintre ele (HPV 16, HPV 18) sunt răspunzătoare pentru 70% dintre cazurile de cancer de col uterin.
În majoritatea cazurilor, sistemul imun tratează infecția în 2 ani, înainte să declanșeze apariția unor probleme grave de sănătate. Dacă infecția cu HPV nu dispare după câțiva ani, poate determina apariția cancerului de col uterin.

Cele 4 etape care duc la apariția cancerului de col uterin:
- Infecția primară cu virusul papiloma uman
- Persistența infecției
- Apariția leziunilor precanceroase
- Invazia
Infecția cu virusul papiloma uman poate duce și la dezvoltarea altor tipuri de cancer ce afectează organele genitale sau regiunea orofaringiană.
Vezi aici care sunt cele mai noi produse din Sex Shop
Câte tipuri de HPV există?
În jur de 40 de tipuri de tulpini HPV, dintre cele cunoscute afectează, în general, organele genitale. Aproximativ 16 dintre acestea au un risc ridicat de a produce cancerul genital.
Tulpinile HPV care pot duce la dezvoltarea cancerului în zona genitală:
- Tulpinile HPV cu risc oncogen ridicat sunt HPV 16 și HPV 18. Acestea sunt răspunzătoare de apariția a 70% dintre cazurile de cancer de col uterin. De asemenea, tulpinile HPV 31, 33, 34, 35, 39, 45, 51, 52, 56, 58, 59, 66 și 68 au un risc oncogen crescut.
- Aceste tulpini pot provoca în cazul femeilor modificări ale celulelor din zona cervico-vaginală și, de asemenea, pot declanșa apariția cancerului cervical.
- Tulpini HPV cu posibil risc oncogen: HPV 26, 30, 34, 53, 66, 67, 69, 70, 73, 82, 85 și 97.
- Tulpini HPV cu risc oncogen scăzut: HPV 6, 11, 28, 32, 44, 43, 44, 54, 55, 57, 61, 62, 71, 72, 64, 81, 83, 84, 86, 87 și 89.
Tulpini HPV ce pot duce la apariția epidermodisplaziei veruciforme:
- HPV 13 și 32 – hiperplazii focalizate pe epiteliu
- HPV 6, 7, 11, 16, 32 – papiloame orale
- HPV 16 – cancer orofaringian
- HPV 6, 11 – papilomatoză laringiană
Tulpini HPV ce pot duce la apariția condiloamelor:
- HPV 2, 7 – veruci comune
- HPV 1, 2 ,4, 63 – veruci plantare
- HPV 3, 10 – veruci plate
- HPV 6, 11, 42, 44 și alte tulpini – vegetații anogenitale
Infecția cu HPV – cum se transmite?
Virusul se transmite prin atingerea pielii din zona contaminată sau prin contact sexual (vaginal, anal ori oral). Chiar și atunci când nu există contact penetrant, infecția cu HPV se poate transmite de la o persoană la alta. În acest caz se infectează colul uterin, tegumentul din zona genitală sau alte zone care sunt expuse contactului cu piele pacientului infectat.
Toate persoanele active sexual riscă să se infecteze cu HPV, iar prezervativul poate proteja doar parțial împotriva acestei infecții

Prin contact sexual oral pot apărea leziuni la nivel orofaringian. Un pacient care are leziuni apărute în urma infecției cu HPV le poate transmite unei alte persoane doar prin atingere. În plus, dacă pacientul își atinge leziunile apoi pune mâna pe o altă zonă a corpului, poate răspândi verucile.
O femeie însărcinată, diagnosticată cu infecția HPV poate transmite infecția către făt. În cazuri foarte rare, infecția poate duce la apariția leziunilor necanceroase în laringele bebelușilor dacă mama are negi în zona genitală.
Negi sunt extrem de contagioși și se transmit de la un individ la altul prin contact direct.
Factori de risc pentru infecția cu HPV
- Mai mulți parteneri sexuali – cu cât numărul partenerilor sexuali este mai mare, cu atât riscul de contractare a infecției cu HPV este mai crescut. Riscul de a suferi de o infecție cu HPV este ridicat și pentru o persoană care are un singur partener, dacă acesta din are mai mulți parteneri.
- Vârsta – la copii apar cel mai des veruci simple, în timp ce la adolescenți și la adulții tineri apar frecvent veruci genitale.
- Sistem imunitar slăbit – cei care urmează un tratament supresor sau sunt diagnosticați cu SIDA ar putea avea un sistem imun foarte slăbit.
- Contact personal – prin atingerea leziunilor sau a suprafețelor care au intrat în contact cu acestea, riscul de infectare cu HPV crește.
- Leziuni ale pielii – leziunile minore, rănile și zgârieturile cresc risc de contractare a infecției cu HPV
Simptomele infecției cu HPV
De cele mai multe ori, infecția cu HPV nu prezintă simptome. Se estimează că aproape trei sferturi dintre femeile active sexual se pot confrunta, la un moment dat, cu această infecției, însă sistemul lor imunitar o elimină în aproximativ 2-3 ani.
O persoană infectată cu HPV nu va avea întotdeauna simptome. În cazul în care sistemul imunitar nu reușește să elimine infecția, pacientul se va confrunta cu diferite forme de negi care apar la câteva săptămâni sau chiar la câțiva ani de la infectare. Forma leziunilor diferă în funcție de tulpina cu care a fost infectat pacientul.
Formele infecției cu HPV
Condiloame (vegetații veneriene genitale)
Unele tulpini de HPV duc la apariția condiloamelor. Acestea pot apărea sub forma unor leziuni plate în vagin sau în colul uterin. De asemenea, leziunile pot fi și anale și se pot transforma în cancer. Prin testele de screening se pot descoperi leziunile din vagin sau de pe colul uterin.
Condiloamele pot să apară și sub forma unor mici excrescențe în apropierea anusului ori la exteriorul vulvei, în cazul femeilor. La bărbați, acestea pot apărea pe penis, în jurul anusului ori pe scrot. Condiloamele nu sunt dureroase însă pot provoca mâncărimi, sângerări ușoare, sau senzație de arsură.
Vegetațiile veneriene genitale se pot vindeca prin diferite tratamente. Ele dispar de la sine în cazul persoanelor care au o imunitate puternică. În schimb, în cazul pacienților cu un sistem imunitar scăzut, acestea pot persista. HPV rămâne în organism, indiferent dacă se urmează sau nu un tratament, ceea ce înseamnă că vegetațiile veneriene genitale pot să apară din nou.

Veruci comune (vulgare)
Verucile comune sunt excrescențe ale pielii, de mici dimensiuni, cu o suprafață aspră și îngroșată. Ele apar, de obicei, pe mâini și degete. Dacă apar lângă unghie, sau sub ea, poate duce la desprinderea acesteia. La atingere, verucile comune pot deveni dureroase.
Veruci plantare
Aceste veruci apar pe tălpile picioarelor, în special pe călcâi și sunt dureroase. În jurul gurii sau nasului pot apărea veruci filiforme, însă acestea pot apărea și pe gât sau bărbie.
Veruci plane
Apar pe față și brațe și sunt mai greu de observat, deoarece au un aspect turtit. În cazul femeilor, verucile plane pot apărea mai des pe picioare. Orice persoană care observă că are veruci plane ar trebui să-și facă o programare la medic.Unele tulpini HPV duc la apariția leziunilor din zona orofaringiană.
Leziunile asociate cu tulpinile HPV cu risc oncogen crescut pot evolua și pot deveni canceroase. Infecția cu HPV poate duce la apariția cancerului de col uterin, de anus, orofaringe, vagin sau penis. Din nefericire, aceste tipuri de cancer nu prezintă simptome decât în stadii avansate, ceea ce se înseamnă că sunt greu de tratat.
Oboseala, umflarea ganglionilor limfatici și pierderea în greutate sunt semnele asociate cancerului.
Diagnosticarea infecției cu HPV
Prezența infecției cu HPV nu se poate detecta prin teste de sânge.
Examen fizic
Dacă există leziuni vizibile pe piele sau mucoase, medicul poate pune diagnosticul de infecție cu HPV în urma examinării fizice. În unele cazuri, medicul recomandă și efectuarea unor investigații pentru a stabili diagnosticul corect. În cazul în care medicul observă leziuni ano-genitale, le poate recomanda femeilor să facă și colposcopie sau test Babes-Papanicolau.
Colposcopia
Medicul ginecolog poate face o colposcopie folosind un instrument care poate lumina și mări vizual colul uterin. Pentru „albirea” celulelor infectate și identificarea lor, se folosește o soluție cu acid acetic.
Test Babeș-Papanicolau
Acest test este făcut de medicul ginecolog prin recoltarea unei mostre de secreție din colul uterin. Motra este examinată microscopic pentru depistarea modificărilor celulare. Dacă nu sunt veruci vizibile la exterior, acest test poate depista modificările interne. Tulpinile HPV cu risc oncogen ridicat pot duce la modificări ale celulelor ce pot fi descoperite prin testul Babeș-Papanicolau.
Test HPV
Cu ajutorul unui test HPV se poate identifica infecția cu virusul papiloma uman chiar și atunci când nu sunt prezente semne sau simptome specifice. Pentru efectuarea acestui test se recoltează o mostră de secreție, la fel ca în cazul testului Babeș-Papanicolau.
Testul HPV poate evidenția prezența tulpinilor cu risc oncogen ridicat în celulele mucoase.
Masturbatoare cu design realistic - Ultimele modele
Biopsie cervicală
Rezultatul testului HPV îl poate determina pe medic să-i recomande pacientului examinări suplimentare, inclusiv biopsia cervicală. Cu ajutorul biopsiei cervicale se poate depista prezența celulelor precanceroase ori canceroase.
Cum se tratează infecția cu HPV?

De cele mai multe ori, infecția cu HPV se vindecă de la sine. Din păcate, nu există niciun tratament care să elimine virusul, ceea ce înseamnă că verucile pot oricând să reapară. În cazul în care este nevoie de tratament, acesta are rolul de a ameliora simptomele și de a elimina celulele precanceroase.
Chiar dacă pacientul nu are nevoie de tratament, medicul îi va chema periodic la control pentru a urmări modificările care apar pe parcurs. Foarte puține femei infectate cu virusul papiloma uman dezvoltă modificări celulare ce duc la apariția cancerului.
Cum se îndepărtează verucile?
Pentru vindecarea leziunilor vizibile se pot folosi medicamente topice, însă sunt necesare mai multe aplicări pentru ca verucile să fie eliminate. Medicamentele pe bază de soluții keratolitice (acid salicilic, acid tricloracetic ori podofilotoxină) elimină gradual straturile verucilor și pot provoca iritații ale pielii. Aceste medicamente nu se folosesc pentru tratarea verucilor de la nivelul feței.
Îndepărtarea verucilor se poate face și prin:
- Crioterapie
- Electrocauterizare
- Excizie electrochirurgicală cu buclă
- Cauterizare cu laser
Ce complicații pot apărea în urma infecției cu HPV?
Dacă infecția cu virusul papiloma uman este asociată cu alte infecții cu transmitere sexuală sau dacă dimensiunea verucilor se mărește pot apărea complicații.
Doar pentru că o persoană este infecatată cu HPV nu înseamnă că va suferi de cancer. Virusul papiloma uman infectează celulele, care se transformă în celule anormale și mai târziu în celule maligne. Cancerul se dezvoltă lent și nu prezintă simptome în faza incipientă.
Aproximativ 10% dintre femeile care au o infecție cu o tulpină HPV cu risc oncogen ridicat se confruntă cu infecții persistente. Acestea sunt cele mai predispuse la leziuni precanceroase sau cancer cervical.
Peste 40% dintre persoanele care suferă de HPV sunt infectate cu mai multe tipuri de tulpini. Aceste infecții multiple pot duce la creșterea mutațiilor precanceroase.
Tipurile de cancer care pot apărea din cauza infecției HPV sunt: cancer cervical, vulvar, vaginal, penian, anal, rectal, orofaringian și cancer în zona scrotului.
Legătura dintre infecția cu virusul papiloma uman și cancerul de col uterin
Cancerul de col uterin ocupă locul trei în topul celor mai frecvente tipuri de cancer care apar în rândul femeilor din întreaga lume. În România, cancerul de col uterin, este pe locul doi, după cancerul de sân. De obicei apare în jurul vârstei de 50 de ani, însă, în unele cazuri poate apărea și mai devreme, la 20 de ani.
Femeile care și-au început devreme viața sexuală și cele care au avut mai mulți parteneri sexuali sunt mai predispuse la infectarea cu o tulpină HPV cu risc oncogen ridicat. Pentru diagnosticarea cancerului de col uterin se face o biopsie.
Infecția cu virusul papiloma uman și cancerul vaginal
Infecția cu HPV poate duce și la apariția cancerului vaginal. De obicei, acest tip de cancer apare la femeile de peste 60 de ani. O sângerare anormală poate anunța prezența cancerului vaginal. Diagnosticul se va stabili în urma biopsiei. Pentru tratarea carcinoamelor de mici dimensiuni se apelează la histerectomie, vaginectomie și excizia adenopatiilor.
Măsuri de prevenire a infecției cu HPV. Riscul de infectare cu HPV se poate reduce prin:
- Contact sexual protejat – prezervativul poate preveni, într-o anumită măsură, transmiterea virusului papiloma uman. Totuși, prezervativul nu acoperă întreaga zonă genitală, ceea ce înseamnă că nu oferă protecție completă.
- Număr limitat de parteneri sexuali
- Evitarea actului sexual dacă există condiloame în zona genitală – pentru a reduce riscul de transmitere a virusului papiloma uman se recomandă evitarea contactului exual până la dispariția verucilor
- Adoptarea unei diete sănătoase pentru întărirea sistemului imunitar
- Respectarea măsurilor de igienă (spălarea frecventă a mâinilor, aerisirea camerelor)
- Efectuarea testului Babeș-Papanicolau în mod periodic
Vaccinul împotriva virusului papiloma uman

O persoană care se vaccinează împotriva virusului papiloma uman înainte de a-și începe viața sexuală poate evita infecția. Există mai multe tipuri de vaccinuri, unele oferă protecție doar pentru acele tulpini de virus care au un risc oncogen crescut, în timp ce altele protejează împotriva tulpinilor care duc la apariția verucilor.
În țara noastră, pacienții pot alege din trei tipuri de vaccin. Vaccinarea împotriva HPV este recomandată persoanelor cu vârsta cuprinsă între 9 și 26 de ani.
Vaccinul împotriva virusului papiloma uman se administrează în trei doze. Cea de-a doua doză se administrează după două luni de la administrarea primei doze, iar ultimul vaccin se face la șase luni de la prima vaccin.
Dildo-uri de o calitate foarte bună la prețuri accesibile
O persoană care este deja infectată cu HPV nu poate trata infecția prin administrarea vaccinului. Însă, dacă își face vaccinul se poate proteja pe viitor împotriva unei alte tulpini.
Părinții ar trebui să le recomande copiilor să se vaccineze împotriva HPV pentru a-i proteja pe viitor de cancerul de col uterin.
HPV și HIV – există o legătură între ele?
Virusul HPV este diferit de virusul HIV (virusul imunodeficienței umane) și cauzează alte probleme de sănătate. Ambele virusuri se pot transmite prin contact sexual, însă nu au nicio legătură între ele. Virusul HIV atacă sistemul imunitar, iar virusul HPV duce la apariția leziunilor la nivelul pielii și mucoaselor.
Daca vrei mai multe informatii, uite un clip cu dr Diana Daraban in care explica despre aceasta infectie
Surse:
- https://www.nhs.uk/conditions/human-papilloma-virus-hpv/
- https://www.mayoclinic.org/diseases-conditions/hpv-infection/symptoms-causes/syc-20351596
- http://www.who.int, WHO (World Health Organization): Human Papillomavirus and Related Cancers. Summary Report Update. January 29, 2010. ROMANIA, ÓWHO/ICO Information Centre on HPV and Cervical Cancer/HPV Information Centre/2010)
- hpv/https://www.who.int/immunization/diseases/hpv/en/
- https://my.clevelandclinic.org/health/diseases/11901-hpv-human-papilloma-virus
- https://www.ncbi.nlm.nih.gov/pmc/articles/PMC5498899/
- https://www.nhs.uk/common-health-questions/sexual-health/what-is-the-difference-between-hpv-and-hiv/